➡️ Ответственный за организацию оказания медицинской помощи участникам специальной военной операции (СВО) в ГБУЗ «Сортавальская ЦРБ» — заведующий отделением медицинской профилактики, врач-терапевт Евстигнеев Антон Юрьевич.
📍 Адрес: г. Сортавала, ул. Спортивная, д. 1, кабинет медицинской профилактики № 101.
📲 Телефон: 8 (81430) 4-74-05; 8 (81430) 4-75-00; 8 (81430) 4-72-79.
➡️ Ответственный за организацию оказания медицинской помощи участникам специальной военной операции (СВО) в районной больнице г. Лахденпохья — фельдшер Дектяренко Валентина Ивановна.
📍 Адрес: г. Лахденпохья, ул. Красноармейская, д. 9, кабинет медицинской профилактики № 20.
📲 Телефон: 8 (81450) 4-52-11.
Центры здоровья для взрослых
Ниже представлены документы для ознакомления:
Что такое диспансерное наблюдение?
Диспансерное наблюдение представляет собой проводимое с определенной периодичностью необходимое обследование лиц, страдающих хроническими заболеваниями, функциональными расстройствами, иными состояниями, в целях своевременного выявления, предупреждения осложнений, обострений заболеваний, иных состояний, их профилактики и осуществления медицинской реабилитации.
Кто должен находиться на диспансерном наблюдении?
Диспансерному наблюдению подлежат лица, страдающие отдельными хроническими неинфекционными и инфекционными заболеваниями или имеющие высокий риск их развития, а также лица, находящиеся в восстановительном периоде после перенесенных острых заболеваний (состояний, в том числе травм и отравлений).
Кто осуществляет диспансерное наблюдение?
Диспансерное наблюдение осуществляют следующие медицинские работники медицинской организации (структурного подразделения иной организации, осуществляющей медицинскую деятельность), где пациент получает первичную медико-санитарную помощь:
1. врач-терапевт (врач-терапевт участковый, врач-терапевт участковый цехового врачебного участка, врач общей практики (семейный врач) (далее - врач-терапевт);
2. врачи-специалисты (по отдельным заболеваниям или состояниям (группам заболеваний или состояний);
3. врач по медицинской профилактике (фельдшер) отделения (кабинета) медицинской профилактики или центра здоровья;
4. фельдшер (акушер) фельдшерско-акушерского пункта, фельдшер фельдшерского здравпункта в случае возложения на них руководителем медицинской организации отдельных функций лечащего врача, в том числе по проведению диспансерного наблюдения, в порядке, установленном приказом Министерства здравоохранения и социального развития Российской Федерации от 23 марта 2012 г. N 252н "Об утверждении Порядка возложения на фельдшера, акушерку руководителем медицинской организации при организации оказания первичной медико#санитарной помощи и скорой медицинской помощи отдельных функций лечащего врача по непосредственному оказанию медицинской помощи пациенту в период наблюдения за ним и его лечения, в том числе по назначению и применению лекарственных препаратов, включая наркотические лекарственные препараты и психотропные лекарственные препараты" соответственно - фельдшер, акушер пункта).
Что включает в себя диспансерный прием?
Диспансерный прием (осмотр, консультация) медицинским работником, указанным в пункте 6 настоящего Порядка, включает:
1. оценку состояния лица, сбор жалоб и анамнеза, физикальное исследование, назначение и оценку лабораторных и инструментальных исследований;
2. установление или уточнение диагноза заболевания (состояния);
оценку приверженности лечению и эффективности ранее назначенного лечения, достижения целевых значений показателей состояния здоровья, необходимую коррекцию проводимого лечения, а также повышение мотивации пациента к лечению;
3. проведение краткого профилактического консультирования и разъяснение лицу с высоким риском развития угрожающего жизни заболевания или состояния (группы заболеваний или состояний) или их осложнения, а также лицам, совместно с ним проживающим, правил действий при их развитии и необходимости своевременного вызова скорой медицинской помощи;
4. назначение по медицинским показаниям дополнительных профилактических, диагностических, лечебных и реабилитационных мероприятий, в том числе направление пациента в медицинскую организацию, оказывающую специализированную, в том числе высокотехнологичную, медицинскую помощь, на санаторно-курортное лечение, в отделение (кабинет) медицинской профилактики или центр здоровья для проведения углубленного профилактического консультирования (индивидуального или группового).
Цели и задачи диспансерного наблюдения
Основная цель диспансерного наблюдения – улучшение здоровья населения путем раннего выявления заболеваний, своевременного лечения и профилактики осложнений. Эта цель достигается через решение ряда задач:
1. Это активное выявление лиц, подверженных риску развития определенных заболеваний, и тех, кто уже страдает ими, но еще не знает об этом.
2. Диспансерное наблюдение направлено на регулярную оценку состояния здоровья пациентов, мониторинг течения заболевания и эффективности лечения.
3. Важной задачей является разработка индивидуальных планов лечения и реабилитации, а также контроль за их выполнением.
4. Диспансеризация подразумевает проведение профилактических мероприятий, направленных на предотвращение прогрессирования заболевания и развитие осложнений.
5. Это обучение пациентов и их родственников методам самоконтроля, принципам здорового образа жизни и правилам приема лекарственных препаратов.
6. Диспансерное наблюдение способствует повышению приверженности пациентов к лечению и укреплению их ответственности за собственное здоровье.
Объем и частота проведения исследований
Объем исследований диспансерного наблюдения определяется множеством факторов, включая нозологическую форму заболевания, стадию патологического процесса, наличие сопутствующих заболеваний и индивидуальные особенности пациента. Основной целью диспансеризации является своевременное выявление и предотвращение прогрессирования заболеваний, а также поддержание оптимального качества жизни пациента.
В рамках диспансерного наблюдения проводятся клинические осмотры, лабораторные и инструментальные исследования. Клинические осмотры позволяют оценить общее состояние пациента, выявить изменения в его физическом статусе и собрать анамнестические данные. Лабораторные исследования включают общий анализ крови и мочи, биохимический анализ крови, определение уровня глюкозы, холестерина и других показателей, позволяющих оценить функцию различных органов и систем.
Инструментальные исследования, такие как электрокардиография, рентгенография, ультразвуковое исследование и компьютерная томография, применяются для визуализации внутренних органов и выявления патологических изменений. Объем и частота проведения исследований определяются врачом в зависимости от конкретной клинической ситуации и утвержденных стандартов диспансерного наблюдения. Важным аспектом является комплексный подход к оценке состояния здоровья пациента и учет всех факторов риска.
Порядок записи
Записаться на прохождение диспансеризации можно через портал «Госуслуги», в регистратуре поликлинического отделения Сортавальской ЦРБ. Также для прохождения диспансеризации вы можете обратиться в кабинет медицинской профилактики поликлинического отделения № 101 или к врачу-терапевту участковому (фельдшеру) по месту прикрепления. При себе необходимо иметь паспорт гражданина РФ и полис ОМС.
Режим работы кабинета профилактики:
Понедельник-пятница: с 8:00 часов.
Суббота-воскресенье: выходные дни.
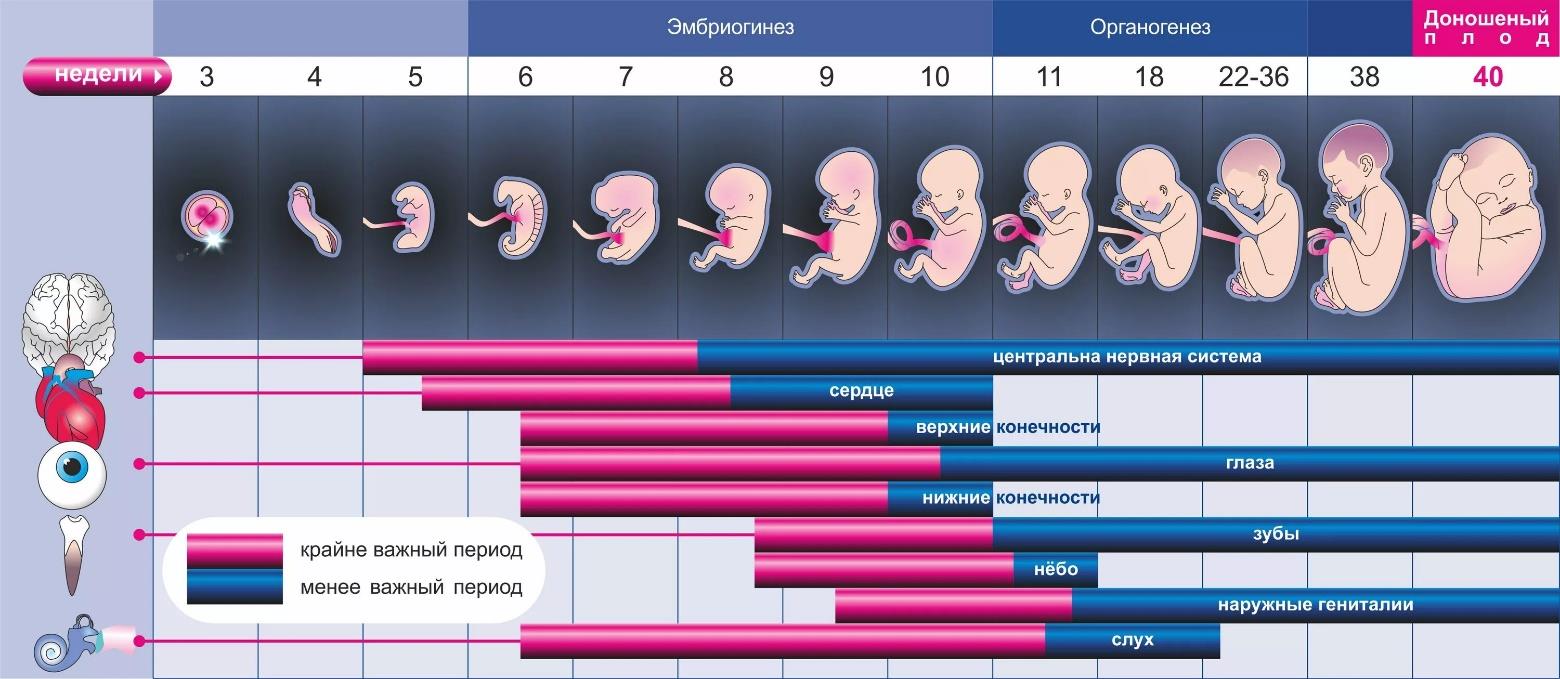
Первый триместр
1-ая - 12-ая неделя. В это время закладываются основные органы будущего малыша, а сам он очень чувствителен к внешним факторам.
Начало развития эмбриона
На старте первой недели: сперматозоид соединяется с яйцеклеткой, в результате чего формируется зигота. После этого зигота направляется в матку через фаллопиевы трубы, где проходит стадии деления и роста. К концу недели зигота внедряется в слизистую оболочку матки.
Вторая неделя развития
На протяжении следующих семи дней эмбрион продолжает активно развиваться, достигая размеров сравнимых с маковым зерном и состоя из нескольких клеток. В этот период для поддержания жизнедеятельности зародыша необходимы питательные вещества и кислород, которые он получает благодаря желточному мешку.
На третьей неделе после зачатия начинают формироваться важнейшие органы будущего ребенка. Изначально будущий младенец представляет собой лишь скопление клеток размером с головку булавки. К четвертой неделе интенсивно происходит развитие пуповины и органов дыхания, а также закладывается основа будущего мозга. Сердцебиение зародыша еще медленное, но со временем его частота возрастает, достигая к девятой неделе около 180 ударов в минуту и стабилизируясь на уровне 120–160 ударов во втором триместре. Что касается самочувствия беременной, то оно может сильно различаться. Некоторые женщины вовсе не замечают изменений, в то время как другие сталкиваются с эмоциональными колебаниями и вздутием живота. Часто с четвертой недели начинают проявляться первые симптомы токсикоза, которые обычно уменьшаются к двенадцатой неделе беременности.
Пятая неделя беременности
На этом этапе начинается формирование важного органа — плаценты, которая становится своеобразным мостом между матерью и растущим младенцем. Плацента обеспечивает питательными веществами и кислородом, а также выполняет защитную функцию. В этот период запускается развитие рук, ног, а также зарождаются основы органов зрения и слуха.
Шестая неделя беременности
На ультразвуковом исследовании уже можно увидеть эмбрион. Несмотря на отсутствие внешних изменений, у беременной могут начаться изменения, такие как учащение позывов к мочеиспусканию и появление пигментации. Эти пятна возникают вследствие изменений в процессе производства меланина, который отвечает за оттенок кожи.
Развитие плода: 7 и 8 недели
К концу седьмой недели беременности заметно прогрессирует развитие внутренних органов будущего ребенка. Формируются основные системы тела, включая дыхательную и пищеварительную, а также начинается образование коры головного мозга. Беременные могут ощущать повышенную утомляемость и болезненность груди. На следующей, восьмой неделе, у эмбриона уже можно определить индивидуальную группу крови, его вес достигает приблизительно одного грамма. Продолжается развитие важных анатомических структур: формируются конечности, развиваются желудочные отсеки, начинается формирование языка и органов вкуса. При помощи ультразвукового исследования уже возможно увидеть голову плода.
На девятой неделе беременности происходит формирование внешних половых органов у будущего ребенка. Хотя эмбрион уже способен к движениям, мать пока не может их ощутить.
С десятой недели процесс развития достигает важной вехи: эмбрион преобразуется в плод. Это время, когда у малыша формируются все ключевые органы и системы, а также исчезает эмбриональный хвост.
Одиннадцатая неделя ознаменуется началом работы костного мозга в полную силу, что важно для иммунной системы плода. В этот период зарождается процесс синтеза иммуноглобулинов, что является первым шагом в формировании собственного иммунитета ребенка.
Второй триместр беременности: 13–28 недели
Когда наступает 12-я неделя, начинается интенсивное развитие костей и хрящей у плода. Его лицо обретает определенные контуры, а благодаря сердечной деятельности кровь активно циркулирует по телу ребенка. Малыш уже способен к движениям, а на пальцах рук и ног формируются первые ногтевые пластины. С наступлением второго триместра большинство дискомфортных ощущений, свойственных первым неделям, уходят. Тело матери приспосабливается к новым условиям, чтобы обеспечить все необходимое для развития ее растущего ребенка.
К концу первого триместра, на протяжении 13-й недели, происходит формирование важных органов у ребенка: глаза и уши уже определены, ногтевые пластины и зубные зачатки начинают развиваться. В это время у беременных женщин наблюдается повышение кровотока в почках, что ведет к сохранению воды и солей в организме, иногда вызывая отечность, которая обычно уходит после рождения ребенка. Пуповина, состоящая из трех сосудов, приобретает прочную структуру.
На следующей, 14-й неделе, малыш начинает испытывать икоту и тренироваться в дыхательных движениях. Внешние пропорции тела становятся более сбалансированными, идет активный рост. Реснички, брови и волосы на голове становятся заметными. Развивается слуховая система, позволяющая ребенку улавливать различные звуки, включая музыку и голоса.
15-я неделя
На данном этапе происходит укрепление скелета у будущего ребенка. У малышей мужского пола начинает производиться гормон тестостерон. Активизация кровообращения и усиленная работа сердечной мышцы могут привести к повышению кровяного давления, что, в свою очередь, вызывает головные боли и ощущение головокружения.
16-я неделя
На этой стадии уже возможно узнать пол ребенка благодаря ультразвуковому исследованию. Кожные покровы плода очень тонкие, имеют красноватый цвет и покрыты тонкими волосиками. Ребенок продолжает активно расти и на данный момент его размер составляет приблизительно 14 см в длину, вес достигает около 125 г.
На пороге 17-й недели женщина начинает ощущать первые толчки малыша, напоминающие нежное покалывание, словно бабочки порхают внутри. Малютка в это время уже достигает приблизительно 13 см в длину и весит около 140 г.
С наступлением 18-й недели, активность младенца усиливается — он вольготно переворачивается в расширившейся матке. Эти изменения могут сопровождаться некоторым дискомфортом у матери в виде натяжения мышц и связок в области живота, что иногда приводит к ощущению боли.
19-я неделя
На данном этапе рост ребенка продолжается, однако его кожные покровы еще сохраняют морщинистость, связанную с малым количеством подкожного жира. Начинает происходить формирование ногтей и ресниц у плода.
20-я неделя
Ребенок начинает проявлять больше активности, что заметно для матери по учащенным движениям. Малыш с этого периода способен на изменение мимики, а его половые органы уже полностью сформированы.
21-я неделя
В это время женщина отмечает увеличение своего веса, хотя живот все еще остается относительно маленьким. Происходит уменьшение или полное исчезновение симптомов токсикоза и усталости.
Неделя 22
На этом сроке ребенок в утробе начинает учиться координировать движения своих век, то есть может их открывать и закрывать.
Неделя 23
Активность младенца в материнской утробе повышается, хотя большую часть времени он все еще спит. Черты лица уже четко прорисованы.
Неделя 24
К концу этой недели легкие плода практически полностью сформированы. Размеры малыша достигают 30 сантиметров в длину, а его вес приближается к 600 граммам.
Неделя 25
Плод усиливает свою двигательную активность, ощущая больше свободы в утробе.
Неделя 26
В это время происходит ускорение в наборе веса ребенком, который опережает его рост. Вес малыша составляет примерно 760 граммов, при росте в 35 сантиметров.
Развитие плода на 27-й неделе
На данном этапе беременности малыш уже способен различать свои конечности и имеет возможность сосать палец. Происходит интенсивное формирование мозга и нервных путей.
Третий триместр беременности: с 28 по 40 неделю
Важные изменения на 30-й неделе
С этого периода начинается усиленное созревание легких, процесс которого продлится еще несколько недель. Также происходит укрепление скелета ребенка.
32–34 недели
В этот период большинство времени эмбрион спит. Обычно он занимает позицию головой вниз, подготавливаясь к родам.
35 неделя
К этому моменту малыш уже плотно умещается в утробе, занимая стабильное положение.
36 неделя
На этом этапе кожа младенца становится ровной и приобретает розовый оттенок. Также завершается развитие легких и системы пищеварения.
37 неделя
На тридцать седьмой неделе беременности младенец достигает полной зрелости. Мать может ощущать давление в нижней части живота из-за того, что ребенок опускается ниже в преддверии рождения.
Роды и сроки беременности
В период между 38 и 40 неделями беременности вероятность начала родов очень высока. Это время, когда они могут произойти внезапно. В интервале 41–42 недель беременность все еще считается в рамках нормы, хотя и приближается к своему максимальному сроку. Продолжительность беременности свыше этих недель классифицируется как переношенная, что требует дополнительного внимания медицинских специалистов.
Искусственное прерывание беременности или медицинский аборт – прерывание беременности и изгнание продуктов зачатия из полости матки до сроков жизнеспособности плода с использованием медикаментозных или хирургических методов. Медикаментозный метод – прерывание беременности и изгнание продуктов зачатия из полости матки до сроков жизнеспособности плода с использованием медикаментозных методов. Данный метод является безопасным и эффективным методом прерывания беременности в амбулаторных условиях. Эффективность метода на сроке беременности до 10 недель составляет 94-98%. При медикаментозном аборте Медикаментозное прерывание беременности считается наиболее безопасным, однако и оно несет в себе риски. При вакуумном и хирургическом аборте Ранние осложнения Поздние осложнения Воспаление после аборта Это клиника эндометрита (воспаления слизистой матки). Из матки воспалительный процесс восходящим путем может распространиться на маточные трубы и в малый таз. Отдаленные последствия Могут наблюдаться через годы после операции: Влияние на последующие беременности Если аборт протекал с осложнениями, то это может «аукнуться» женщине неблагоприятным течением последующей желанной беременности. Восстановление и реабилитация после аборта На продолжительность периода восстановления влияют возраст женщины, состояние ее здоровья, количество перенесенных ранее абортов и наличие детей. Легче аборт переносят здоровые молодые женщины, уже имеющие детей. Если аборт осложнился воспалительным процессом, то период реабилитации и восстановления должен включать дополнительно мероприятия по восстановлению нормальной микрофлоры во влагалище, физиотерапевтические методы профилактики и рассасывания спаек внутренних половых органов. Женщине назначают электрофорез на низ живота с противовоспалительными препаратами, санаторно-курортное лечение, гирудотерапию, лазерное облучение и УФО крови, ферментные препараты для уменьшения выраженности спаечного процесса. Еще одна важная составляющая восстановления – психологическая реабилитация. У женщин могут развиваться депрессии, чувство вины, нарушаться сексуальная функция. Поэтому во многих случаях рекомендуется помощь психологов.
Любой аборт, как серьезное медицинское вмешательство, неизбежно несет за собой риск осложнений. Некоторые негативные последствия и осложнения после аборта могут быть характерными для определенного метода прерывания беременности.
Возникают непосредственно во время процедуры и в первые сутки послеоперационного периода
Могут наблюдаться в течение недели, нескольких месяцев после операции:
Еще одним поздним осложнением аборта может быть присоединение воспалительного процесса. При аборте это обычно происходит, если у пациентки снижен иммунитет и присутствует хроническая инфекция в нижних половых путях. Даже после санации воспалительного типа мазка перед абортом в половых путях могут остаться агрессивные микроорганизмы, которые при введении инструментов в матку попадают в нее из влагалища. Микротравмы стенок и шейки матки способствуют развитию воспаления.
В случае острого воспаления у пациентки появятся:
При воспалении и появлении гноя в маточных трубах развивается сальпингит.
При втягивании в процесс яичника возникает сальпингоофорит и формируются спайки между яичником, трубами и маткой.
Пациенток после лечения еще длительно могут беспокоить «бели» из половых путей.
При излитии гноя из маточных труб в полость малого таза развивается перитонит, воспаление и спаечный процесс распространяется на соседние органы (петли кишечника, мочевой пузырь). Потребуется длительная противовоспалительная и антибактериальная терапия, при наличии гноя в маточных трубах и малом тазу – оперативное лечение.
Медицинская реабилитация подразумевает предоставить отдых женской половой системе, перенесшей гормональный взрыв из-за искусственного прерывания беременности. Из-за перепада гормонов менструальный цикл может не восстановиться, а в яичниках и молочных железах часто возникают кисты. В течение полугода как минимум не должно наступать следующей (желанной или не желанной) беременности, не должно быть резких колебаний гормонального фона женщины. Женщина должна понимать, что следующий аборт усугубит гормональный дисбаланс в организме. Нужно обеспечить себя надежным средством контрацепции.
Искусственное прерывание беременности (аборт) является частой причиной бесплодия в дальнейшем. Вероятность бесплодия после аборта достаточно высока и процент бесплодия после аборта составляет в среднем 10-15%, даже в том случае, если, кажется, что аборт прошел без осложнений. Особенно часто наблюдается бесплодие после первого аборта (аборт при первой беременности), поскольку в дальнейшем могут отмечаться различные нарушения репродуктивных функций женщины (осложнения беременности, выкидыши, бесплодие). Существуют различные методы выполнения абортов: Для контроля результатов необходимо сделать повторно УЗИ. Противопоказаниями к медикаментозному аборту являются: воспалительные процессы половых путей, внематочная беременность, инфекционные заболевания, нарушения свертывания крови. К сожалению, медикаментозный аборт 100% гарантии прерывания беременности не дает. Этот вид аборта является наиболее щадящей процедурой, а бесплодие после медикаментозного аборта наступает значительно реже, однако, процент бесплодия после аборта остается все же высоким из-за развития нежелательных последствий: Основные причины бесплодия после аборта хирургическим методом: Лечение бесплодия после аборта Лечение бесплодия после аборта достаточно сложный и длительный процесс и, во многом, определяется видом осложнений. Прежде всего, проводится тщательная диагностика заболевания, для чего сдаются необходимые анализы, проверка гормонального фона, УЗИ, гистероскопия и другие методы инструментального обследования. Индивидуальное лечение назначается после определения гормонального фона, проходимости маточных труб, состояния матки и придатков. Последствия аборта Следует помнить, что точно определить какова вероятность бесплодия после аборта в каждом конкретном случае практически невозможно. Все строго индивидуально. Многие женщины без проблем рожают после многочисленных абортов, а у многих развивается бесплодие после первого аборта. Чтобы не рисковать и не думать, сможете ли вы забеременеть после аборта, используйте контрацептивы. Существует большой выбор средств и методов контрацепции и следует обязательно проконсультироваться с гинекологом при выборе средств контрацепции.
При искусственном прерывании беременности у 10-20 % женщин возникают гинекологические заболевания, часто обостряются хронические заболевания женских половых органов. Есть опасность инфицирования при аборте, когда при распространении инфекции могут развиться метроэндометрит, параметрит, метрит, тазовый перитонит. Довольно часто после аборта наблюдаются остатки плодного яйца. При задержке частей плодного яйца рекомендовано повторное выскабливание матки. Также частыми осложнениями являются – истмико-цервикальная недостаточность, нарушение менструального цикла. Самым тяжелым осложнением является перфорация матки, но встречается очень редко. Отдаленными последствиями искусственного аборта могут быть вторичное бесплодие, угрожающий выкидыш, самопроизвольные аборты, трубная беременность, привычное невынашивание. Прерывание беременности может вызывать нарушения нервной системы. В первые месяцы после аборта повышается возбудимость. Кроме того, аборт являясь психической травмой, может вызвать развитие психастении, навязчивых состояний. Все вышеперечисленные осложнения чаще встречаются у женщин с инфантилизмом и у девочек-подростков, чем у здоровых рожавших женщин. У них восстановление менструальной функции может затягиваться до года и более, т.к. у здоровых рожавших женщин она восстанавливается на 3-4 месяц. Также чаще у них встречается невынашивание беременности и трубное бесплодие. Поэтому в случае наступления нежелательной беременности прерывание должно производиться в оптимальные сроки – в течение первых 8 недель беременности, обязательно в медицинском учреждении высококвалифицированным врачом при адекватном обезболивании и с обязательным назначением послеабортной реабилитации. Реабилитация Реабилитация после аборта предполагает назначение комбинированных контрацептивов, антибиотиков коротким курсом, антистрессовых витаминов. Применение оральной контрацепции является профилактикой эндокринных нарушений, т.к. нормализует регуляцию гормонов, нарушенную стрессом, коим для организма является аборт. Помимо этого назначение контрацептивов уменьшает риск развития воспалительных заболеваний: Применение оральных контрацептивов снижает риск развития острых бактериальных заболеваний органов малого таза у женщин на 50%; возникновение внематочной беременности на 90%. При необходимости предохранения после аборта первую таблетку контрацептива рекомендуется применять не позднее первого дня после операции, ее контрацептивная защита в данном случае наступает сразу же. Если первая таблетка принята не позднее 5-го дня от момента операции, контрацептивная защита наступает не сразу и женщине необходимо 7 дней предохраняться от беременности дополнительными методами. Оральные контрацептивы следует применять не менее трех менструальных циклов после аборта, и более. Для адаптации организма рекомендуются антистрессовые витамины (компливит и др.) в течение 1-3 месяца.
С целью профилактики инфекционных осложнений назначаются антибиотики ширококого спектра действия коротким курсом (не более 7 дней).
Такая реабилитация предупреждает осложнения и последствия аборта и обеспечивает практически 100% контрацепцию.
Перед медицинским абортом проводится УЗИ матки и придатков (до 9 недель беременности) или УЗИ плода (после 10 недель беременности) с целью диагностики беременности, ее локализации, определения соответствия плодного яйца/эмбриона/плода сроку беременности, наличия сердцебиения эмбриона/плода с демонстрацией пациентке его изображения и сердцебиения (при наличии), наличия и состояния (при его наличии) рубца на матке, расположения хориона/плаценты (предлежания плаценты, прикрепления в области рубца при его наличии). Перед прерыванием беременности врачи обязательно соблюдают «неделю тишины» (семидневный срок с момента обращения женщины с беременностью до 11 недель в клинику, в течение которого не проводится искусственное прерывание беременности. За это время женщина должна обдумать свое решение, а затем женщину направляют на консультацию с психологом. Аборт является небезопасной процедурой и сопряжен с риском различных осложнений! Медицинский аборт может выполняться медикаментозным или хирургическим методом. При хирургическом вмешательстве непосредственно во время операции возможны следующие осложнения: осложнения анестезиологического пособия, травма и прободение матки с возможным ранением внутренних органов и кровеносных сосудов, кровотечение, что может потребовать расширения объёма операции вплоть до чревосечения и удаления матки и др. К осложнениям в послеоперационном периоде относятся: скопление крови и остатки плодного яйца в полости матки, острый и/или подострый воспалительный процесс матки и/или придатков матки, вплоть до перитонита, что потребует повторного оперативного вмешательства, не исключающего удаление матки и др. При выполнении аборта медикаментозным методом также наблюдаются осложнения, такие как остатки плодного яйца, прогрессирующая беременность, кровотечение, при развитии которых необходимо завершить аборт хирургическим путём. Отдалёнными последствиями и осложнениями аборта являются: бесплодие, хронические воспалительные процессы матки и/или придатков матки, аденомиоз, нарушение функции яичников, внематочная беременность, невынашивание беременности, различные осложнения при вынашивании последующей беременности и в родах: преждевременные роды, нарушение родовой деятельности, кровотечение в родах и (или) послеродовом периоде. Доказана связь аборта с развитием сердечно-сосудистых заболеваний, рака молочной железы нервно-психических расстройств. Перед принятием окончательного решения о проведении аборта Вы должны обязательно быть проконсультированы психологом/психотерапевтом или другим специалистом, к которому Вас направит лечащий врач для доабортного консультирования. Также Вам будет выполнено ультразвуковое исследование (УЗИ), в ходе которого Вы услышите сердцебиение плода. Вы не должны прибегать к аборту, если точно не уверены, что хотите прервать беременность, или у Вас нет медицинских показаний для этого. Если аборт проводится до 12 недель без наличия медицинских или социальных показаний (по Вашему настоянию), то его можно выполнить не ранее соблюдения «недели тишины»: 48 часов с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 4-6б недель или при сроке беременности 10-114 недель, но не позднее окончания 12-й недели беременности, и не ранее 7 дней с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 7 — 96 недель беременности. При выполнении медикаментозного аборта до 12 недель Вам будут назначены лекарственные средства, которые надо будет принимать с точностью, указанной Вам лечащим врачом. Данные лекарственные средства вызывают гибель плода, а затем его изгнание из полости матки. После приема препаратов Вы останетесь под наблюдением в течение 1,5-4 часов. Перед выполнением хирургического аборта (вакуум-аспирация плодного яйца) до 12 недель Вам будет выполнено обезболивание. Продолжительность Вашего наблюдения в условиях стационара будет определена лечащим врачом с учетом Вашего состояния и составит не менее 3-4 часов. В случае изменения решения о проведении аборта при приеме первых таблеток в случае медикаментозного аборта Вы должны немедленно обратиться к врачу, который выполнит УЗИ, и в случае наличия сердцебиения у плода назначит лечение, направленное на сохранение беременности. При этом Вы должны знать, что таблетки могут оказать негативное воздействие на здоровье будущего ребенка, поэтому перед принятием решения об искусственном прерывании беременности Вы должны быть твердо уверены в правильности и окончательности этого решения. Еще до выполнения медицинского аборта Вам будут даны рекомендации по контрацепции, которая назначается сразу после выполнения аборта (гормональная контрацепция или введение внутриматочного контрацептива). Вы должны использовать контрацепцию с целью профилактики абортов до планирования деторождения.
Пособие по беременности и родам Пособие полагается: Размер пособия: Продолжительность выплаты пособия: Минимальный размер пособия в 2025 г. составляет: Максимальный размер пособия в 2025 г. составляет: Женщинам, постоянно проживающим (работающим) в населенных пунктах, подвергшихся радиоактивному загрязнению вследствие аварии на Чернобыльской АЭС (в зоне проживания с правом на отселение), а также женщинам, проживающим в населенных пунктах, подвергшихся радиационному загрязнению вследствие аварии на производственном объединении «Маяк» и сбросов радиоактивных отходов в реку Теча, отпуск по беременности и родам предоставляется с 27 недель беременности продолжительностью на 160 календарных дней (90 календарных дней до родов и 70 календарных дней после родов), при многоплодной беременности – на 200 календарных дней (90 календарных дней до родов и 110 календарных дней после родов). Особенности расчета пособия по беременности и родам: Пособие исчисляется исходя из среднего заработка, рассчитанного за два календарных года, предшествующих году наступления отпуска по беременности и родам. В случае, если в двух календарных годах, непосредственно предшествующих году наступления отпуска по беременности и родам, либо в одном из них женщина находилась в отпуске по беременности и родам и/или в отпуске по уходу за ребенком, соответствующие календарные годы (календарный год) по её заявлению могут быть заменены для расчета среднего заработка предшествующими календарными годами (календарным годом) при условии, что это приведет к увеличению размера пособия. Необходимые документы: Срок выплаты пособия: СФР назначает и выплачивает пособие в срок, не превышающий 10 рабочих дней со дня представления сведений и документов, необходимых для назначения и выплаты пособия. Выплата пособия осуществляется через организацию федеральной почтовой связи, кредитную или иную организацию, указанную в сведениях о застрахованном лице. Для неработающих женщин Беременная или родившая женщина, уволенная с работы в связи с ликвидацией организаций или прекращением физическими лицами индивидуальной деятельности Уволенная с работы в связи с ликвидацией организаций или прекращением индивидуальной деятельности женщина, усыновившая ребенка до трех месяцев. Женщина, обучающаяся по очной форме обучения на платной или бесплатной основе в профессиональных образовательных организациях, образовательных организациях высшего образования, организациях дополнительного профессионального образования и научных организациях. Важно! Выплата предоставляется в том случае, если центр занятости признал женщину безработной в течение года со дня ее увольнения. Само увольнение при этом должно быть в связи с ликвидацией предприятия либо прекращением деятельности в качестве индивидуального предпринимателя, полномочий нотариуса, статуса адвоката, а также в связи с прекращением деятельности иными физическими лицами, чья профессиональная деятельность подлежит государственной регистрации и (или) лицензированию. Пособие назначается: Пособие не назначается: ► Если женщина учится, пособие выплачивается в учебном заведении в размере стипендии. Размер Пособие выплачивается за период отпуска по беременности и родам. Устанавливается в размере 100 процентов величины прожиточного минимума трудоспособного населения, установленной в субъекте Российской Федерации по месту жительства (пребывания) или фактического проживания в соответствии с Федеральным законом от 24 октября 1997 г. № 134-ФЗ «О прожиточном минимуме в Российской Федерации. Как оформить Обратиться лично либо через законного представителя с заявлением и документами, подтверждающими право на пособие, в клиентскую службу Социального фонда России по месту жительства (месту пребывания, месту фактического проживания), либо в многофункциональный центр, принимающий такое заявление. ► Отправить заявление в клиентскую службу Социального фонда России можно в онлайн-режиме на Госуслугах, по почте (в этом случае направляются заверенные копии документов), либо иным способом, позволяющим передать в электронном виде заявление и иные документы (сведения). Сроки оформления Решение о назначении пособия выносится в течение 10 рабочих дней со дня регистрации заявления и поступления в Социальный фонд России необходимых сведений организаций и документов заявителя. Срок принятия решения по заявлению продлевается на 20 рабочих дней, если в Социальный фонд России не поступили сведения из организаций или документы от заявителя, подтверждающие право на выплату. Если в заявлении указаны недостоверные сведения либо в течение 5 рабочих дней со дня регистрации заявления непредставлены документы, а также непредставлено доработанные заявления в течение 5 рабочих дней со дня его возврата на доработку, то будет принято решение об отказе в назначении пособия. Средства выплачиваются в течение 5 рабочих дней после принятия решения о назначении выплаты. Пособие по беременности и родам выплачивается за период отпуска по беременности и родам продолжительностью семьдесят (в случае многоплодной беременности - восемьдесят четыре) календарных дней до родов и семьдесят (в случае осложненных родов - восемьдесят шесть, при рождении двух и более детей - сто десять) календарных дней после родов. Важно! Заявление необходимо подать в течение 6 месяцев со дня окончания отпуска по беременности и родам. Необходимые документы Пособие оформляется только по заявлению, если все организации, ответственные за предоставление услуг гражданам, направили в государственные информационные системы и Социальный фонд России необходимые сведения. В случае если отдельных сведений нет, мама ребенка может подтвердить право на пособие следующими документами: Если ребенок родился не в России, иностранное свидетельство о рождении обязательно представляется заявителем в Социальный фонд России. ЗАГОЛОВОК - Единовременное пособие при рождении ребенка Размер пособия: Размер пособия при рождении ребенка с 1 февраля 2025 года (после произведенной индексации на коэффициент 1,095) составляет 26 941,71 руб. Если родитель проживает на территории, где применяются районные коэффициенты, пособие будет выплачено с учётом районных коэффициентов Срок выплаты пособия: Получатели: Неработающий родитель ребенка либо его опекун, усыновитель. Родитель может учиться на очном отделении высшего или профессионального учебного заведения, а также учебного заведения дополнительного профессионального образования или научной организации. Пособие назначается: Пособие не назначается: Важно! СФР предоставит пособие только если оба родителя ребенка (лица их заменяющие) не работают, если один из родителей работает (служит), пособие будет предоставлено по месту работы (службы) родителя. Размер Пособие предоставляется в фиксированном размере. Выплата пособия индексируется 1 раз в год. ► Проживающим на Крайнем Севере размер пособия увеличивается на районный коэффициент. Как оформить Обратиться лично либо через законного представителя с заявлением и документами, подтверждающими право на пособие, в клиентскую службу Социального фонда России по месту жительства (месту пребывания, месту фактического проживания), либо в многофункциональный центр, принимающий такое заявление. ► Отправить заявление в клиентскую службу Социального фонда России можно в онлайн-режиме на Госуслугах, по почте (в этом случае направляются заверенные копии документов), либо иным способом, позволяющим передать в электронном виде заявление и иные документы (сведения). Сроки оформления Решение о назначении пособия выносится в течение 10 рабочих дней со дня регистрации заявления и поступления в СФР необходимых сведений организаций и документов заявителя. ► Срок принятия решения по заявлению продлевается на 20 рабочих дней, если в Социальный фонд России не поступили сведения из организаций или документы от заявителя, подтверждающие право на выплату. Если в заявлении указаны недостоверные сведения либо в течение 5 рабочих дней со дня регистрации заявления не представлены документы, а также не представлено доработанное заявление в течение 5 рабочих дней со дня его возврата на доработку, то будет принято решение об отказе в назначении пособия. Средства выплачиваются в течение 5 рабочих дней после принятия решения о назначении выплаты. Важно! Заявление необходимо подать в течение 6 месяцев с рождения ребенка. Необходимые документы Пособие оформляется только по заявлению, если все организации, ответственные за предоставление услуг гражданам, направили в государственные информационные системы и Социальный фонд России необходимые сведения. В случае если отдельных сведений нет, право на пособие подтверждается следующими документами: Если ребенок родился не в России, иностранное свидетельство о рождении обязательно представляется в Социальный фонд России. С момента подтверждения факта беременности у женщины возникает право на льготы. Ей полагается выплата пособий, облегчение условий работы и другие трудовые гарантии, выдача родового сертификата, ряд других федеральных и региональных льгот. Документом, подтверждающим право на льготы, является справка о беременности из женской консультации. Льготы беременным до декретного отпуска в 2025 году Чтобы получить право на льготы по беременности, женщина должна встать на учет в женской консультации. К финансовым (денежным) льготам для беременных относятся: Для беременных жен военнослужащего по призыву есть специальное пособие. После отправки призывника в армию, женщина получит единовременное пособие в размере 42 665,00 руб. Начиная с 12-й недели беременности и после рождения ребенка женщина (или семья) может рассчитывать на единое пособие при условии что ее среднедушевой доход не превышает величину прожиточного минимума в регионе проживания. Размер выплаты составляет 50, 75 или 100% прожиточного минимума для трудоспособного населения региона; Все выплаты при рождении ребенка Приказом Минздрава РФ № 662 определен перечень бесплатных медицинских услуг и препаратов, которые положены беременным женщинам. В частности, для поддержки здоровья женщины и будущего ребенка бесплатно должны бесплатно выделяться фолиевая кислота, поливитамины, витамин E, калий йодид, железо. В перечень бесплатных медицинских услуг входит неонатальный скрининг на 5 врожденных заболеваний, УЗИ плода, полные плановые медицинские осмотры, исследования на наличие бактерий и микроорганизмов. Воспользоваться указанными льготами можно в женской консультации и поликлинике по месту приписки. Работающая женщина может получить налоговый вычет за роды в платной поликлинике. Максимальный размер суммы для вычета - 120 000 рублей в год. В расходы для получения вычета включаются врачебные консультации, диагностические исследования, лечение в амбулаторных и стационарных условиях, родовспоможение и санаторно-курортное лечение. Сумма вычета не ограничена, если роды прошли с осложнениями, например, маме было сделано кесарево сечение. Работодатель должен обеспечить беременной женщине безопасные условия труда. Перечень таких мер указан в СанПин 2.2.0.555-96. Вот самые важные требования, которые необходимо соблюсти для организации рабочих мест: В приложениях СанПиН 2.2.0.555-96 указаны точные нормативные значения, которые нужно обеспечить беременной женщине на рабочем месте. Если обеспечить их невозможно, женщина подлежит переводу на другое рабочее место или должности с полным сохранением заработка. Льготы беременным на работе по Трудовому кодексу На весь период беременности женщине даются социальные гарантии по Трудовому кодексу РФ. В этот перечень входит: Перечисленные льготы предоставляются вне зависимости от желания работодателя. Однако для получения некоторых льгот требуется заявление от беременной женщины (например, на внеочередное предоставление отпуска). Расширенный перечень льгот может быть указан в локальных актах предприятия.
не превышающем МРОТ с учетом этих коэффициентов.
Как оформить пособие:
Выплаты и льготы беременным женщинам в Карелии
Центр социальной работы Республики Карелия, отделение по работе с гражданами в Сортавальском районе. Адрес: Республика Карелия, г. Сортавала, ул. Ленина, д. 24. Контакты: +7 (81430) 4-51-40. Режим работы: понедельник — четверг: 8.30 — 17.00 (приём населения), обеденный перерыв: 13.00 — 14.00. Пятница: неприемный день. Официальный сайт: sortsoc.ru. Электронная почта: Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript..

